Загрудинная пластика пищевода толстой кишкой – реконструктивная операция, направленная на восстановление непрерывности желудочно-кишечного тракта с использованием сегмента толстой кишки
Показания
- Протяженные рубцовые стриктуры пищевода, не поддающиеся бужированию
- Состояние после субтотальной резекции пищевода/эзофагэктомии
Пластика пищевода толстой кишкой
- Левой половиной толстой кишки
- Правой половиной толстой кишки (реже)
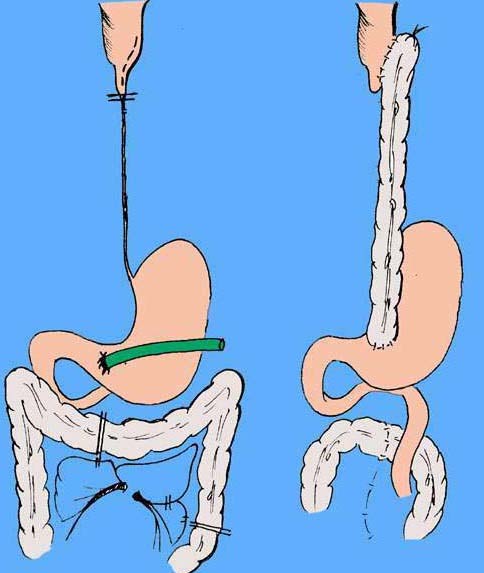
Варианты расположения толстокишечного трансплантата
- предгрудинное расположение;
- загрудинное расположение;
- заднемедиастинальное расположение.
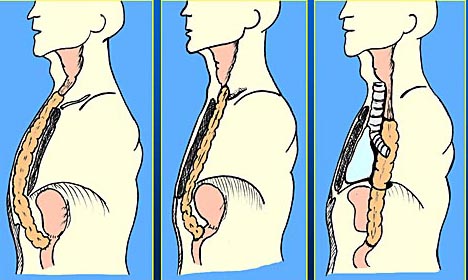
Варианты расположения толстокишечного трансплантата
Техничка операции
В положении больного на операционном столе на спине производится хирургический доступ.
При пластике пищевода толстой кишкой необходимо выполнять полную срединную лапаротомию, так как необходимо обеспечить хирургический доступ ко всем отделам брюшной полости, а также доступ на шее слева для формирования соустья, между шейным отделом пищевода и толстокишечным трансплантатом.
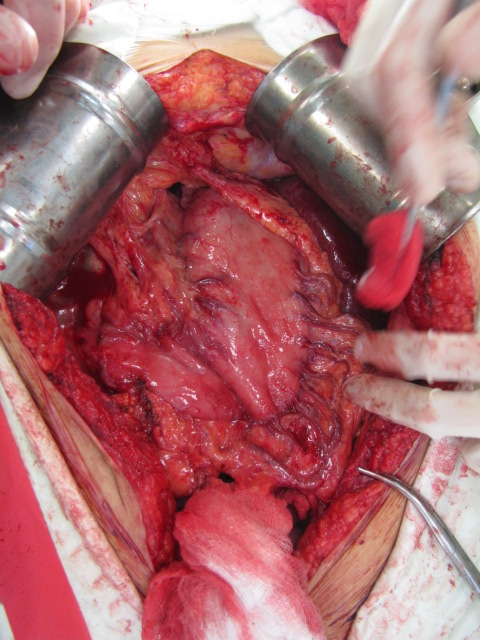
Хирургический доступ: лапаротомия
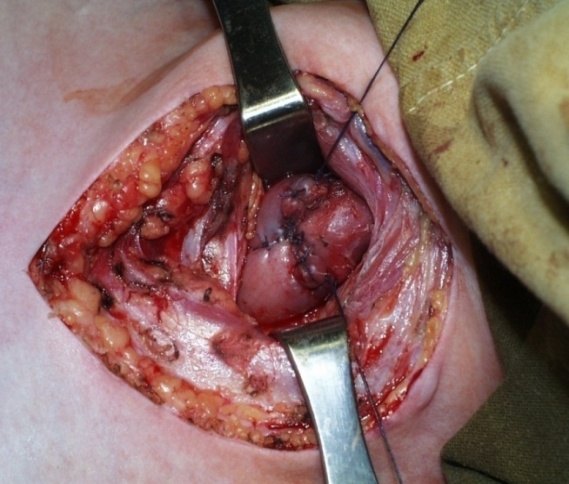
Хирургический доступ: цервикотомия
Следующим этапом необходимо мобилизовать отдел толстой кишки, который планируется для выполнения пластики пищевода с оценкой кровоснабжения предполагаемого трансплантата. Чаще всего используется левая половина ободочной кишки, на питающей сосудистой ножке, включающей в себя среднюю ободочную артерию и вену.
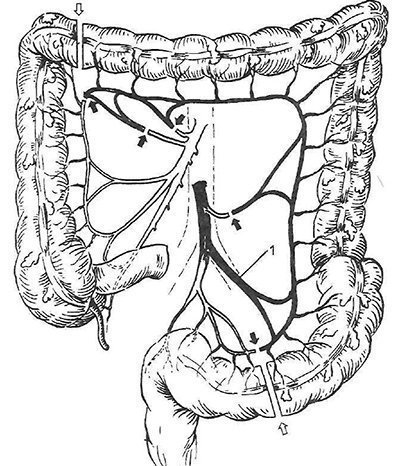
Уровень резекции левой половины толстой кишки (1 – правая ободочная артерия; 2 – средняя ободочная артерия; 3 – левая ободочная артерия)
Так же возможны варианты кровоснабжения трансплантата из других сосудов (левая ободочная артерия, правая ободочная артерия). Ввиду анатомических особенностей, толстокишечный трансплантат из левой половины ободочной кишки при пластике пищевода располагается в антиперистальтической позиции.
При использовании в качестве трансплантата правой половины ободочной кишки, питание трансплантата осуществляется за счет средней ободочной артерии и толстокишечный трансплантат располагается в изоперистальтической позиции.
После мобилизации предполагаемого толстокишечного трансплантата и питающих сосудов, производится оценка кровоснабжения мобилизованного сегмента толстой кишки с последующим пересечением сосудов, при условии адекватной перфузии.
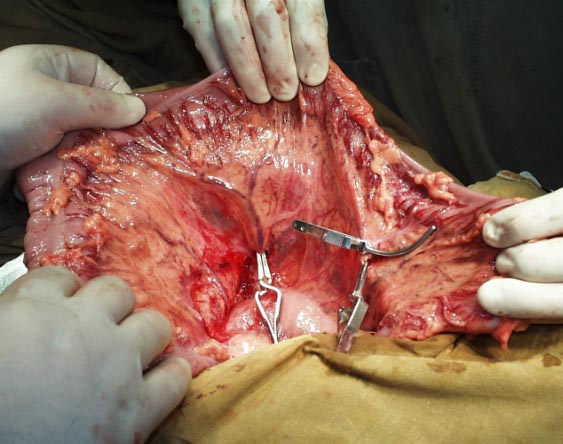
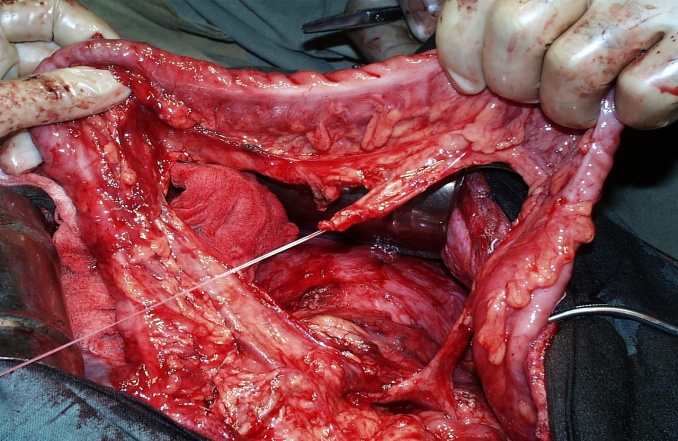
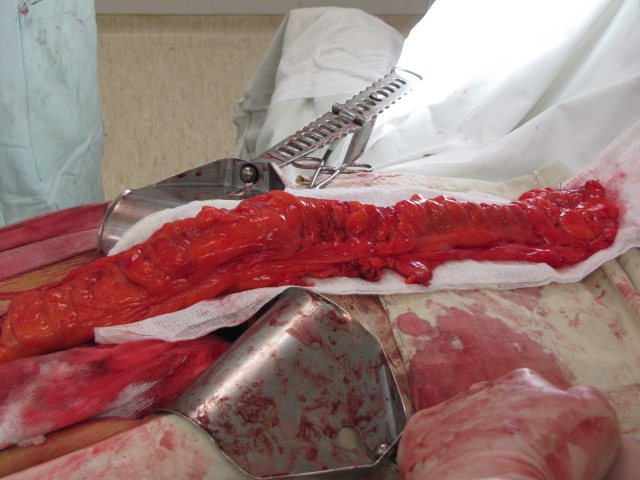
Далее формируется толстокишечный трансплантат длиной около 40 см на питающей сосудистой ножке. При помощи ложек Юдина формируется загрудинный тоннель из брюшной полости на шею.
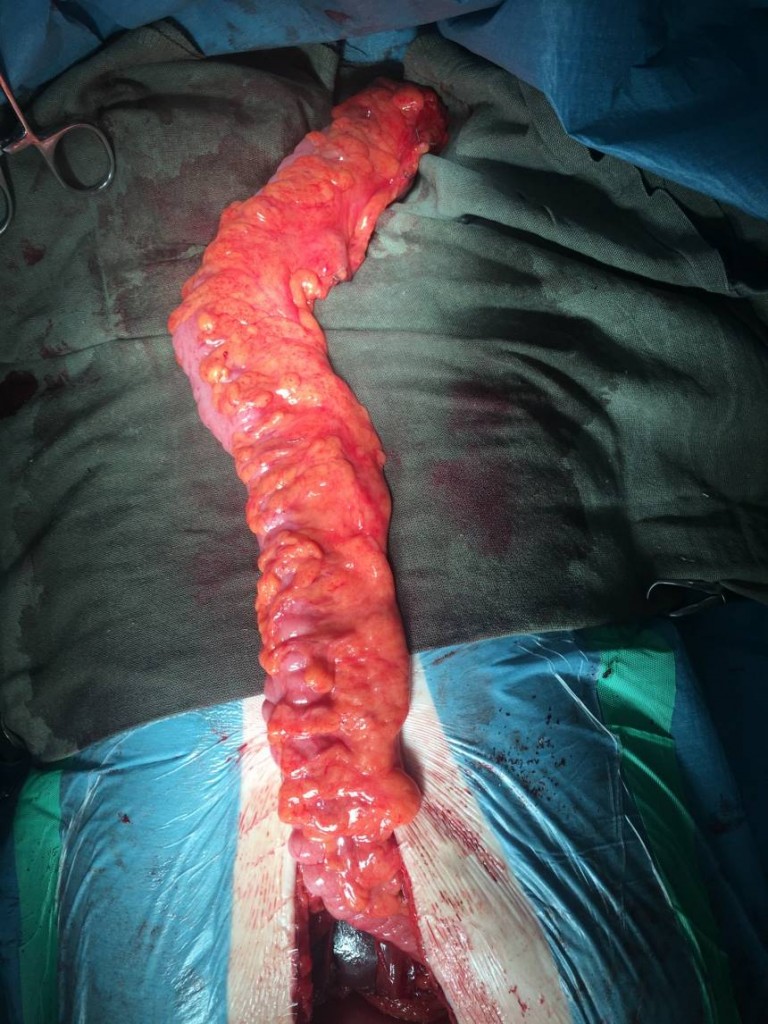
Толстокишечный трансплантат
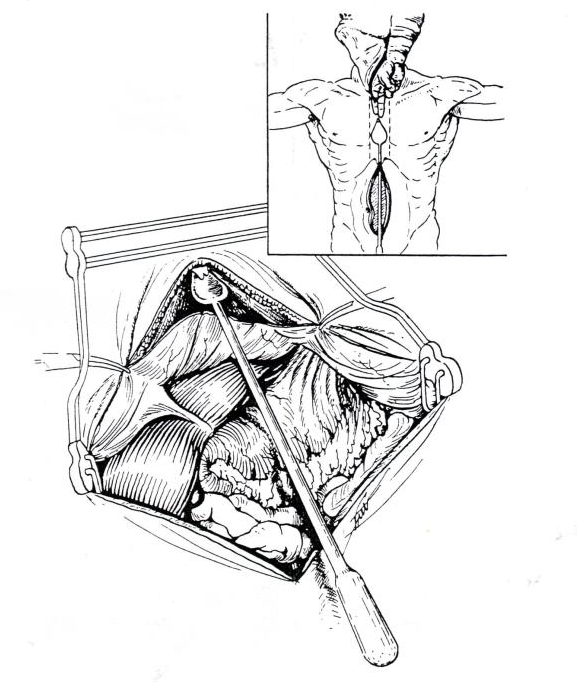
Формирование загрудинного тоннеля с помощью ложек Юдина
Далее толстокишечный трансплантат проводится за грудиной на шею, где формируется эзофагоколоанастомоз, а также формируется колоагастроанастомоз в брюшной полости.
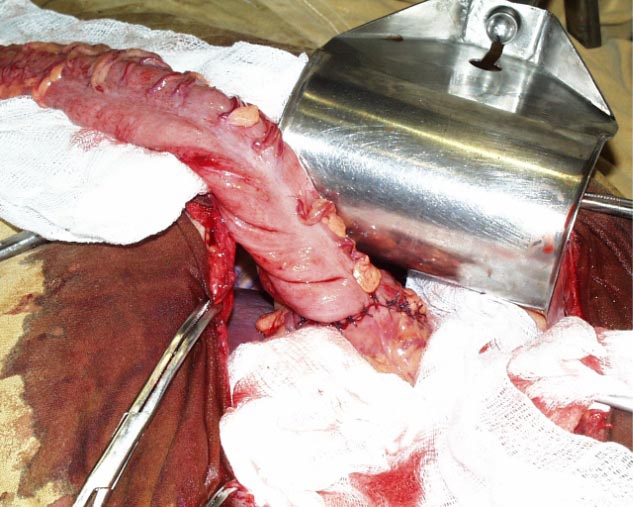
Кологастроанастомоза
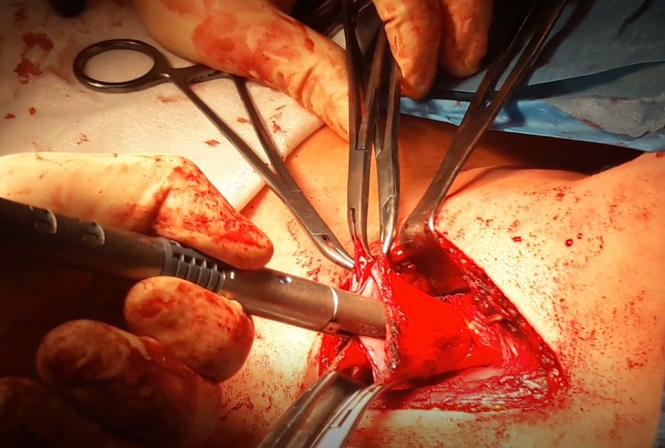
Эзофагоколоанастомоза
Операция завершается установкой страховочных дренажей и микроэнтеростомы для обеспечения раннего энтерального питания.
Первые сутки пациент находится под наблюдением в отделении общей реанимации интенсивной терапии. После стабилизации состояния, контроля лабораторных показателей больной переводится в отделение и сразу же начинается его активизация, дыхательная гимнастика, комбинированное энтеральное и парентеральное питание.
На 3-и сутки после операции выполняется рентген-контроль эзофагоколоанастомоза и толстокишечного трансплантата с водорастворимым контрастным веществом. При отсутствии признаков негерментичности анастомоза, пациенту разрешается питьё с последующим расширением диеты.
При плановом течении послеоперационного периода, больной выписывается на амбулаторное долечивание и реабилитацию на 8-9 сутки после операции.
Клинические пример: больной Р. 26 лет
Диагноз основной
- Протяженная ожоговая стриктура пищевода, состояние после гастростомии
Осложнения основного диагноза
- Хронический аспирационный синдром
- Хроническая рецидивирующая правосторонняя нижнедолевая аспирационная пневмония с вторичными бронхоэктазами
- Полная дисфагия
- Функционирующая гастростома
- Алимертарная дистрофия (ИМТ – 17,67)
Жалобы при поступлении на невозможность питания через рот, наличие гастростомы, рецидивирующую пневмонию.
Из анамнеза известно, что в январе 2016 в состоянии алкогольного опьянения выпил неизвестную жидкость, после чего появились боли за грудиной, затруднение прохождения твердой и кашицеобразной пищи по пищеводу. При обследовании диагностирована протяженная ожоговая стриктура пищевода, проводились многократные сеансы бужирования стриктуры без значимого положительного эффекта. В связи с развитием полной дисфагии через 3 месяца после ожога сформирована гастростома для питания.
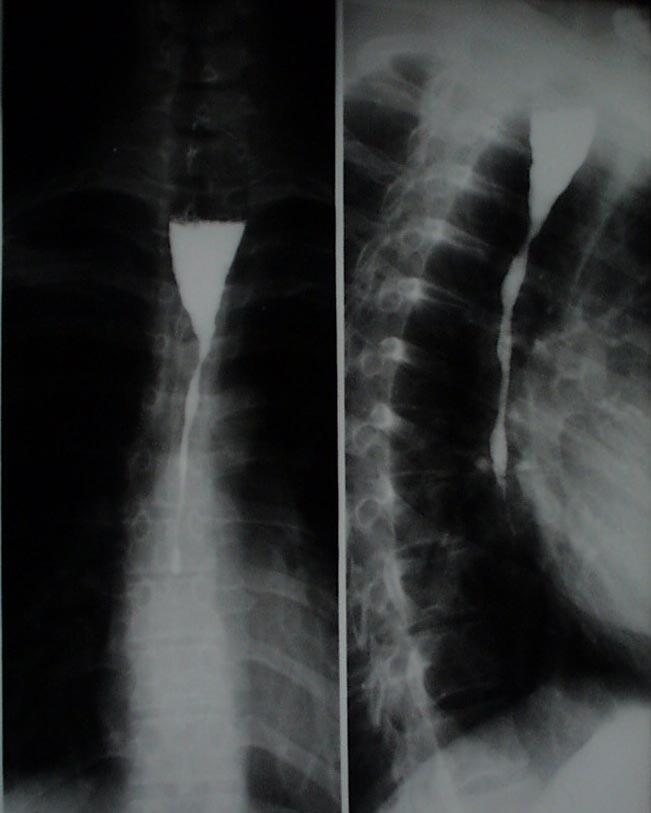
Рентгенологическая картина протяженной ожоговой стриктуры пищевода 3-4 ст.
В плановом порядке больному выполнена загрудинная шунтирющая пластика пищевода левой половиной толстой кишки, микроеюностомия.
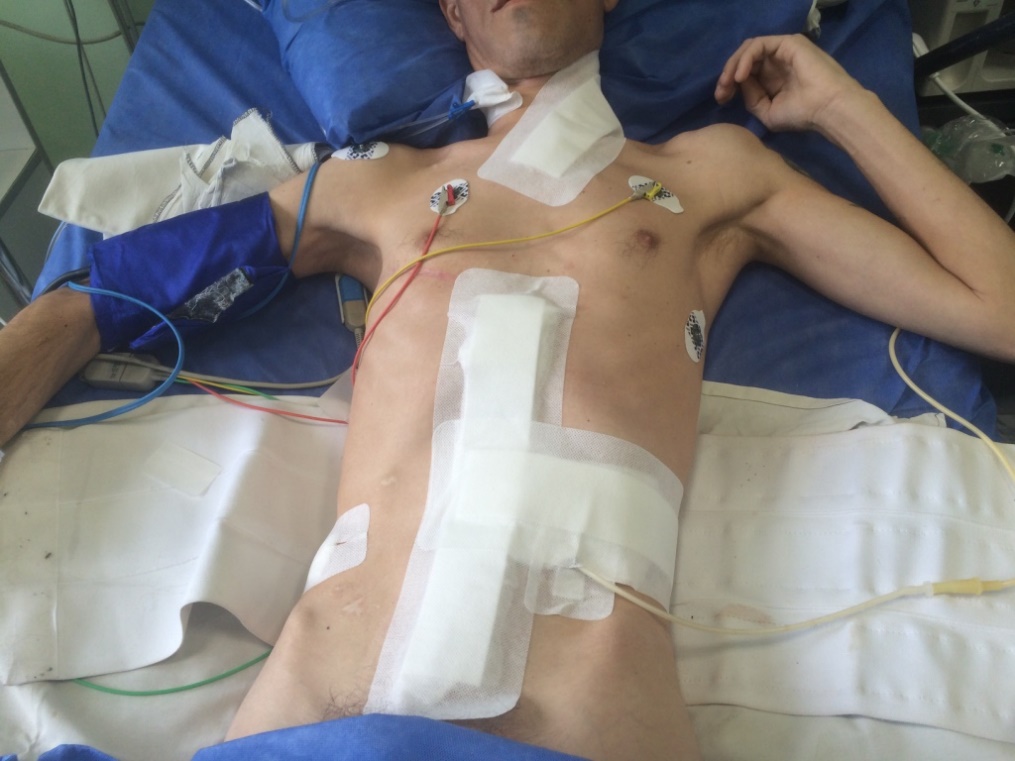
Больной на 1-е сутки после операции переведен в профильное отделение, активизирован.
На 3-и сутки после операции выполнен рентген-контроль с водорастворимым контрастным веществом – данных за несостоятельность анастомоза не выявлено, больному разрешено питьё через рот.
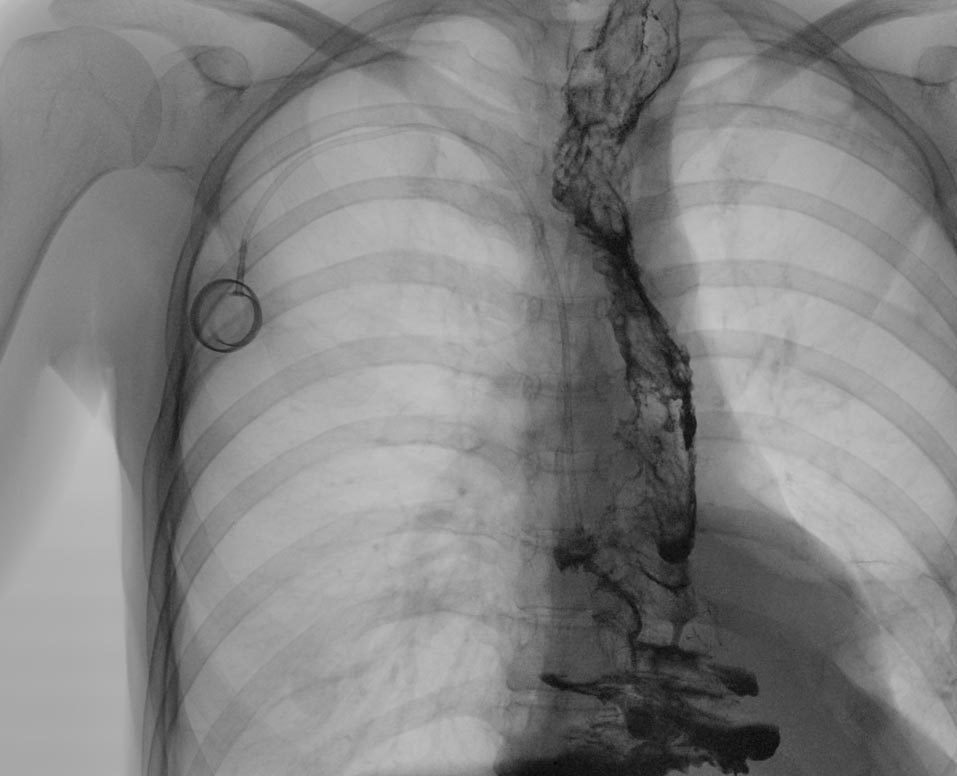
Рентгенологическая картина толстокишечного трансплантата.
К 8-ым сутки после операции пациент в полном объеме питался самостоятельно через рот по рекомендованной диете и был выписан на амбулаторное долечивание и реабилитацию в удовлетворительном состоянии.
