Гастропанкреатодуоденальная резекция (ГПДР) – хирургическое вмешательство, заключающееся в удалении комплекса, состоящего из головки поджелудочной железы, дистального отдела желудка, двенадцатиперстной кишки, дистального отдела общего желчного протока.
- Показания и противопоказания
- Предоперационные исследования
- Лечение пациентов с раком
- Техника операции ГПДР
- Послеоперационный период
- Клинический случай
- ГПДР в нашем отделении
Показания и противопоказания к операции
Выполнение гастропанкреатодуоденальной резекции показано при раке головки поджелудочной, при раках терминального отдела общего желчного протока, большого сосочка двенадцатиперстной кишки и самой двенадцатиперстной кишки.
Противопоказанием к операции является наличие отдаленных метастазов, прорастание опухоли в верхнюю брыжеечную или печеночные артерии.
Исследования при подготовке к хирургическому вмешательству
Лабораторные исследования
- общий (клинический) анализ крови развернутый,
- биохимический анализы крови,
- исследование уровня ракового эмбрионального антигена (РЭА) в крови,
- исследование уровня антигена аденогенных раков CA 19-9 в крови,
- коагулограмму,
- общий (клинический) анализ мочи,
- определение хромогранина A.
Инструментальные исследования
- проведение биопсии с последующим патологоанатомическим исследованием биопсийного (операционного) материала,
- эзофагогастродуоденоскопия (ЭГДС),
- мультиспиральная компьютерная томография органов брюшной полости, грудной клетки и малого таза (МСКТ) с внутривенным контрастированием,
- эндосонография панкреатобилиарной зоны,
- ретроградная холангиопанкреатография (РХПГ) при наличии механической желтухи,
- позитронная эмиссионная томография, совмещенная с компьютерной томографией с туморотропными РФП с контрастированием (ПЭТ/КТ) при невозможности исключить метастатический процесс другими методами исследования,
- диагностическая лапароскопия при подозрении на диссеминацию опухоли по брюшине или при невозможности морфологической верификации диагноза другими методами,
- молекулярно-генетическое исследование мутаций в генах BRCA1, BRCA2 и PALB2 в крови или опухолевой ткани,
- ЭКГ, УЗДС вен нижних конечностей, консультация терапевта и других профильных специалистов при наличии сопутствующей патологии.
Лечение пациентов с раком гепатопанкреатобилиарной зоны
У пациентов с резектабельным раком гепатопанкреатобилиарной зоны I-III стадий (T1-3N0-1M0) рекомендуется комбинированное лечение:
- Хирургическое лечение,
- Адъювантная, либо периоперационная химиотерапия.
У пациентов с погранично резектабельным и нерезектабельным раком (T3-4N0-1M0) проводится предоперационная и индукционная химиотерапия.
Техника операции ГПДР
При выполнении ГПДР необходимо выполнить удаление комплекса, состоящего из головки поджелудочной железы, дистального отдела желудка, дистального отдела общего желчного протока и желчного пузыря, двенадцатиперстной кишки в целях обеспечения радикальности хирургического вмешательства при опухолях гепатопанкреатобилиарной зоны.
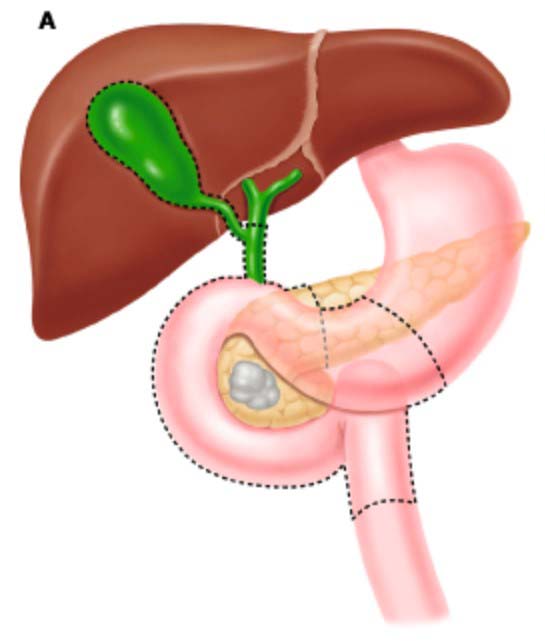
В положении больного на операционном столе на спине производится хирургический доступ – верхнесрединная лапаротомия. Операция начинается с ревизии органов брюшной полости для исключения наличия милиарных метастазов на брюшине. Убедившись в резектабельности опухоли, приступают к мобилизационному этапу.
- Первым этапом удаляется желчный пузырь. Далее рассекается брюшина печеночно-двенадцатиперстной связки от ворот печени до двенадцатиперстной кишки и выделяются структуры связки (общий желчный проток печеночные артерии и воротная вена), при этом удаляется вся жировая клетчатка с лимфатическими узлами.
- Пересекается желудочно-двенадцатиперстная артерия у устья.
- Общий печеночный проток пересекается тотчас выше устья протока желчного пузыря
- Удаляются лимфатические узлы в области чревного ствола.
- Воротная вена отделяется от поджелудочной железы, тем самым создается тоннель между веной и поджелудочной железой.
- Мобилизуются дистальные отделы желудка, с большим и малым сальниками, луковицы двенадцатиперстной кишки
- Поджелудочная железа пересекается на уровне перешейка, при этом выполняется срочное гистологическое исследование линии резекции
- Верхняя брыжеечная вена отделяется от головки и крючковидного отростка поджелудочной железы, перевязывается и пересекается
- По задней поверхности ложа верхней брыжеечной вены вскрывается фасциальный листок и обнажается верхняя брыжеечная артерия.
- Лимфатические узлы, расположенные вдоль верхней брыжеечной артерии удаляются вместе с комплексом
- Выделяется и пересекается нижняя поджелудочно-двенадцатиперстная артерия.
- Мобилизуется двенадцатиперстная кишка по Кохеру.
- Нижняя горизонтальная часть двенадцатиперстной кишки выделяется из-под верхней брыжеечной артерии, начальная часть тощей кишки переводится через образовавшееся окно слева направо.
- Тощая кишка пересекается на уровне первой сосудистой аркады.
- Производится стандартная дистальная резекция 2/3 желудка.
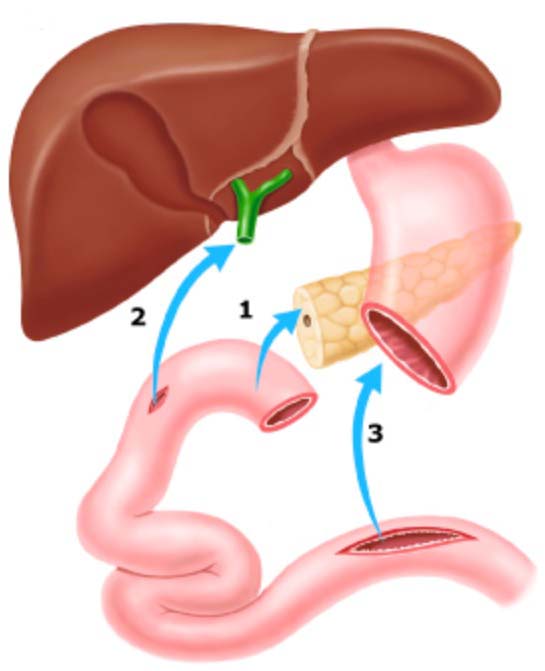
Реконструктивный этап
После получения результатов срочного гистологического исследования края резекции поджелудочной железы, при отсутствии в срезе опухолевых клеток, выполняется реконструктивный этап операции.
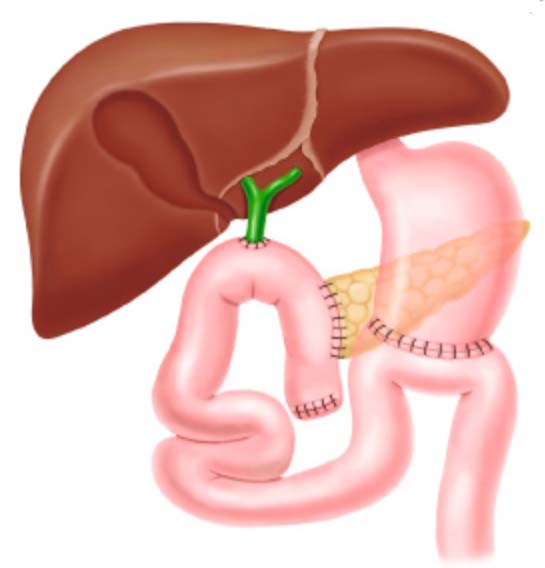
Реконструкция выполняется на одной петле тощей кишки. Формируется 3 анастомоза:
- Панкреатикоэнтероанастомоз конец в бок.
- Гепатикоеюноанастомоз конец в бок.
- Гастрэнтероанастомоза конец в бок.
Операция завершается тщательным гемостазом и дренированием брюшной полости.
Послеоперационный период
В послеоперационном периоде применяются принципы fast track реабилитации (ранняя реабилитация после операции), включающие в себя комплексное обезболивание, раннее энтеральное питание, отказ от рутинного применения зондов и дренажей, ранняя активизация и вертикализация пациента уже с 1-2 суток после операции.
Пациентам после панкреатодуоденальной резекции рекомендуется динамическое наблюдение после окончания лечения, подразумевающее визиты пациента каждые 12-16 недель в течение первых двух лет, каждые 6 месяцев в последующем, с целью своевременного выявления прогрессирования заболевания.
Клинический пример
Пациентка 63 лет
Диагноз основной: рак головки большого дуоденального соска pT3N0M0. Стадия IIA. Состояние после стентирования общего печеночного протока.
Осложнения основного диагноза: механическая желтуха.
Сопутствующие заболевания: Гипертоническая болезнь 2 ст., артериальная гипертензия 2 ст., риск ССО 3. Сахарный диабет 2 типа, диабетическая полинейропатия, дистальный тип, нефропатия ХБП с 2, ретинопатия.
Жалобы: на периодически возникающую умеренную боль в правом подреберье.
Анамнез: считает себя больной в течение 6 месяцев, когда впервые появились боль в верхних отделах живота, желтушность кожных покровов и склер, кожный зуд. Была госпитализирована в ГКБ по месту жительства, где была выявлена опухоль большого дуоденального соска, механическая желтуха. Выполнено стентирование общего желчного протока. На фоне проведенного лечения признаки желтухи регрессировали. Рекомендовано плановое радикальное хирургическое лечение после дообследования и подготовки в операции.
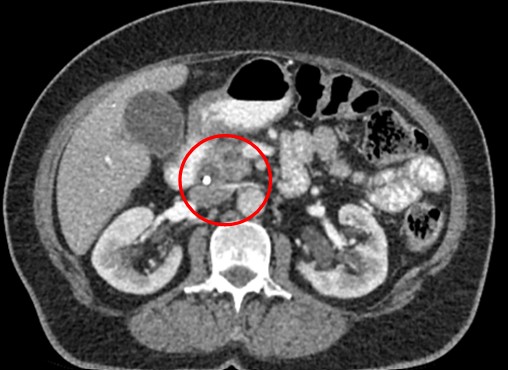
При КТ органов брюшной полости:
- В области БДС отмечается наличие объемного образования, накапливающего контрастный препарат.
- Размеры образования 14х21х25 мм.
- Отмечается расширение внутрипеченочных желчных протоков до 5 мм.
- Общий желчный проток расширен до 19 мм., в его просвете – стент.
- Поджелудочная железа обычной формы и положения, размерами: 25х11х11 мм.
- Панкреатический проток расширен до 7 мм, преимущественно в области головки.
В плановом порядке, после предварительной подготовки, пациентке выполнено оперативное вмешательство в объеме гастропанкреатодуоденальной резекции с лимфаденэктомией.
Послеоперационный период протекал гладко, в соответствии с объемом и характером проведенного оперативного вмешательства. Больная выписана на 12-е сутки после операции под наблюдение хирурга, эндокринолога, направлена к онкологу для проведения неоадъювантной химиотерапии.
ГПДР операция в отделении торакоабдоминальной хирургии и онкологии РНЦХ им. акад. Петровского
Лечение в отделении проводится по программам ОМС, ДМС, ВМП, а также на платной основе. Наше отделение — это высококвалифицированные хирурги, современное оборудование, комфортные условия стационара и внимательный персонал.
Читайте, как попасть на лечение в отделение торакоабдоминальной хирургии и онкологии РНЦХ.
Для записи на консультацию позвоните по телефонам:
+7 499 248 15 55
+7 926 847 75 75
Отправьте заявку на консультацию, заполнив форму на нашем сайте и прикрепив необходимые документы.
