Колоректальный рак (КРР) — это злокачественные опухоли толстого кишечника — прямой и ободочной кишки.
Классификация опухолей кишечника МКБ
Статистика
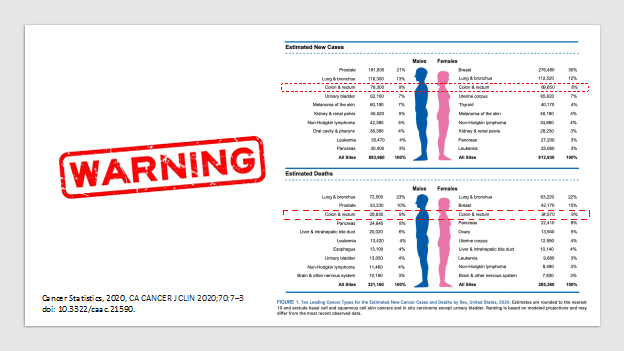
По статистике заболевание является третьим по частоте диагностирования раком в мире, и отмечается постоянный рост случаев его выявления. На него приходится около 8% всех новых случаев рака в США. В 2012 г. в Европе около 447 000 пациентам был поставлен этот диагноз. Это приблизительно 13% всех случаев рака в данном регионе.
Колоректальный рак чаще встречается у мужчин, чем у женщин. В Европе у каждого 20-го мужчины и у каждой 35-й женщины разовьется колоректальный рак на определенном этапе их жизни. Другими словами, каждый год в Европе приблизительно 35 мужчинам из 100 000 мужчин и приблизительно 25 женщинам из 100 000 женщин ставится диагноз колоректальный рак. Пик заболеваемости отмечается между 65 и 74 годами. Частота случаев колоректального рака выше в индустриализированных и урбанизированных районах.
Эпидемиология колоректального рака (заболеваемость и летальность)
Причины и факторы риска
На возникновение рака кишечника влияет положительный семейный анамнез — его имеют приблизительно 25% лиц с колоректальным раком. При наличии наследственного неполипозного колоректальный рака (HNPCC) происходит прогрессирование до КРР в 80% случаев.
Учитываются наследственные синдромы:
- семейный аденоматозный полипоз: у 100% лиц к 40 годам развивается КРР,
- синдром Гарднера,
- синдром Турко,
- синдром Пеутца-Джегерса,
- синдром ювенильного полипоза.
Вероятность появления рака кишки больше в пожилом возрасте, а также в возрасте старше 40 лет.
Факторами риска также является ряд заболеваний:
- Колоректальные аденомы и зубчатые полипы.
- Воспалительные заболевания кишечника: хроническое воспаление → гиперплазия → неполипоидная дисплазия → неоплазия.
- Неспецифический язвенный колит и болезнь Крона.
- Эндокардит и бактериемия, вызванные S. gallolyticus.
- Сахарный диабет 2 типа.
- Ожирение.
- Облучения брюшной полости в детстве в анамнезе.
Большое значение имеет образ жизни и диета. Способствуют появлению опухолей кишечника:
- курение,
- употребление алкоголя,
- диета с высоким содержанием жира и низким содержанием клетчатки,
- употребление переработанного мяса.
Защитные факторы, снижающие риск развития КРР
- Длительное применение аспирина и других НПВС.
- Физическая активность.
- Диета с высоким содержанием клетчатки и овощей и низким содержанием мяса.
Классификация опухолей кишечника
Большинство колоректальных раков (95%) — это аденокарциномы (т.е. опухоли из железистых клеток эпителия слизистой оболочки толстой кишки). В прямой кишке возможно развитие плоскоклеточного рака.
Классификация МКБ-Х
18 Злокачественное новообразование ободочной кишки.
18.0 Злокачественное новообразование слепой кишки.
18.1 Злокачественное новообразование червеобразного отростка.
18.2 Злокачественное новообразование восходящей ободочной кишки.
18.3 Злокачественное новообразование печеночного изгиба ободочной кишки.
18.4 Злокачественное новообразование поперечной ободочной кишки.
18.5. Злокачественное новообразование селезеночного изгиба ободочной кишки.
18.6 Злокачественное новообразование нисходящей ободочной кишки.
18.7 Злокачественное новообразование сигмовидной кишки.
18.8 Поражение ободочной кишки, выходящее за пределы одной и более вышеуказанных локализаций.
С 18.9 Злокачественное новообразование ободочной кишки неуточненной локализации.
С 19 Злокачественное новообразование ректосигмоидного соединения.
Международная гистологическая классификация (2010)
- Эпителиальные опухоли
Доброкачественные опухоли- Тубулярная аденома;
- Ворсинчатая аденома;
- Тубулярно-ворсинчатая аденома;
- Аденоматозный полип.
- Интраэпителиальная неоплазия (дисплазия), связанная с хроническими воспалительными заболеваниями кишечника
- Железистая интраэпителиальная неоплазия высокой степени;
- Железистая интраэпителиальная неоплазия низкой степени.
- Рак
- Аденокарцинома;
- Слизистая аденокарцинома;
- Перстневидноклеточный рак;
- Мелкоклеточный рак;
- Плоскоклеточный рак;
- Аденоплоскоклеточный рак;
- Медуллярный рак;
- Недифференцированный рак.
Клинические признаки
Клинические проявления часто неспецифичны и могут включать изменение характера стула, диспепсию, кровотечения из нижних отделах ЖКТ и потерю веса. Эти признаки, а также железодефицитная анемия у мужчин старше 50 лет и женщин в постменопаузе являются тревожными сигналами для выявления ККР.
Конституциональные симптомы:
- Потеря веса;
- Лихорадка;
- Ночная потливость;
- Усталость;
- Дискомфорт в животе (симптомы, похожие на дивертикулит, особенно при карциноме ректосигмоидного отдела или нисходящей ободочной кишки).
Для карцином правой половины ободочной кишки (злокачественные новообразования толстой кишки, возникающие в слепой, восходящей или поперечной ободочной кишке) характерны:
- Скрытое кровотечение или мелена;
- Проявления железодефицитной анемии (из-за хронического кровотечения);
- Диарея;
- Железодефицитная анемия у мужчин старше 50 лет и женщин в постменопаузе должна вызывать подозрение на колоректальный рак.
Для карцином левой половины толстой кишки (злокачественные опухоли толстой кишки, возникающие из селезеночного изгиба, нисходящей ободочной кишки, сигмовидной кишки или ректосигмоидного соединения) более характерны:
- Изменения в характере стула (размер, консистенция, частота);
- Стул с примесью крови;
- Коликообразные боли в животе и вздутие живота (из-за непроходимости);
- Непроходимость кишечника возникает раньше при левостороннем синдроме.
Для рака прямой кишки специфичные следующие симптомы:
- Кровотечения
- Изменение характера и диаметра стула
- Боли в промежности и в прямой кишке
- Ложные позывы на дефекацию
- Недержание кала.
Метастазы опухоли кишечника
Появление метастазов при колоректальном раке возможно гематогенным, лимфогенным путем и путем местного распространения. Зачастую проявления метастатической болезни могут быть первым симптомом КРР.
При развитии метастазов возможными клиническими проявлениями будут:
- Гепатомегалия, боли в правом подреберье в связи с метастазами рака в печень;
- Желтуха;
- Асцит (скопление жидкости в животе), увеличение живота в объеме;
- Анорексия или чувство раннего насыщения.
При метастазах в легких возможно появление одышки, кашля, кровохарканья, скопления жидкости в плевральной полости (гидроторакс).
Типичным является развитие метастазов в печени (через v.porta) или в легкие (нижняя часть прямой кишки через v.cava inferior).
Скрининг колоректального рака
С момента внедрения скрининга с помощью прямой визуализации или анализа кала, карциномы на ранних стадиях стало легче диагностировать у бессимптомных пациентов.
Диагностика
Необходимый минимум обследования для постановки диагноза, определения клинической стадии и выработки лечебного плана включает в себя множество процедур.
Прежде всего — анамнез и физикальный осмотр;
Тотальная колоноскопия с биопсией — это наиболее информативный метод исследования при раке кишки, позволяющий непосредственно визуализировать опухоль, определить её размеры, локализацию и макроскопический тип. Можно оценить угрозу осложнений (кровотечение, перфорация), а также получить материал для морфологического исследования. Для получения достаточного количества материала требуется выполнить от 3-х до 5 биопсий стандартными эндоскопическими щипцами. План лечения не следует составлять до получения данных биопсии. При подслизистом инфильтративном росте опухоли возможен ложноотрицательный результат, что требует повторной глубокой биопсии. Чувствительность и специфичность метода возрастает при использовании современных технологий эндоскопической визуализации (увеличительной эндоскопии, узкоспектральной эндоскопии (NBI), хромоэндоскопии, флуоресцентной диагностики). Если тотальная колоноскопия не была выполнена на дооперационном этапе, ее необходимо провести в течение 3-6 месяцев после резекции ободочной кишки.
При невозможности выполнения тотальной колоноскопии выполняется ирригоскопия.
УЗИ органов брюшной полости и забрюшинного пространства либо КТ органов брюшной полости с внутривенным контрастированием.
Рентгенография грудной клетки либо КТ органов грудной клетки.
ЭКГ.
Остеосцинтиграфия при подозрении на метастатическое поражение костей скелета.
Анализы
- Развернутые клинический и биохимический анализы крови.
- Онкомаркеры РЭА, СА 19.9.
- Оценка нутритивного статуса.
- Анализ биоптата опухоли на мутацию RAS (экзоны 2–4 генов KRAS и NRAS), если диагностированы или заподозрены отдаленные метастазы аденокарциномы.
При подозрении на метастазы
- Биопсия под контролем УЗИ/КТ при подозрении на метастазы по данным КТ или МРТ в случаях, когда их подтверждение принципиально меняет тактику лечения.
- МРТ органов брюшной полости с внутривенным контрастированием выполняется при планировании резекции печени в случаях, когда КТ не позволяет в полной мере высказаться о распространенности процесса в печени.
- ПЭТ-КТ при подозрении на метастазы по данным КТ или МРТ в случаях, когда их подтверждение принципиально меняет тактику лечения.
- Лапароскопия при подозрении на диссеминацию опухоли по брюшине.
- МРТ или КТ головного мозга с внутривенным контрастированием при подозрении на метастатическое поражение головного мозга.
При подготовке к хирургическому лечению
С целью оценки функционального статуса по показаниям проводят дополнительное обследование:
- эхокардиографию,
- холтеровское мониторирование сердечной деятельности,
- исследование функции внешнего дыхания,
- УЗДГ сосудов шеи и нижних конечностей,
- исследование свёртывающей системы крови,
- анализы мочи,
- консультации кардиолога, эндокринолога, невропатолога и т.п.
Стадирование рака кишечника
Когда врачи определяют стадию рака, они пользуются различными методами, чтобы оценить степень локального и дистантного распространения рака в теле пациента. Этот процесс называется стадированием. Определение стадии является фундаментальным фактором для принятия правильного решения в отношении лечения. Стадия также определяет прогноз пациента: чем меньше стадия, тем лучше прогноз.
Стадирование обычно выполняется дважды. Врачи определяют стадию рака после клинического и радиологического обследования пациента. В случае операции при стадировании учитывается гистопатологическое исследование удаленной ткани, лимфатических узлов и/или других органов, которые пришлось удалить путем хирургического вмешательства. Этот процесс называется хирургическим стадированием .
Гистопатологическое исследование должно включать исследование всех краев резекции операционного препарата, чтобы определить, не распространилась ли опухоль за пределы удаленной ткани.
Обычно используется система стадирования TNM. Совокупность данных о размере опухоли и распространении на близлежащие ткани (T), наличии опухоли в лимфатических узлах (N) и наличии метастазов , или распространении рака на другие органы тела (M), позволяет классифицировать рак как рак одной из стадий, указанных в нижеприведенной таблице. Определения в таблице носят технический характер и относятся к анатомии кишечника и брюшной полости. Рекомендуется обратиться к врачу за более подробным объяснением.
Лечение
При возможности предпочтительна лечебная хирургическая резекция колоректального рака и метастазов. Тип и объем резекции зависят от стадии рака. Кроме того, при стадии рака ≥ II требуется химиотерапия при раке толстой кишки и химиотерапия и/или лучевая терапия при раке прямой кишки. Наблюдение после лечения РПК необходимо для выявления и лечения рецидивов и/или метастазов.
Поскольку заболеваемость рака прямой кишки (РКП) высока, скрининг на РПК рекомендуется проводить всем людям, начиная с 45-50 лет (раньше у лиц с высоким риском).
Иногда после начального этапа лечения и анализа удаленной опухоли может быть выявлено, что у пациента более поздняя стадия рака, поэтому необходимо изменить протокол лечения.
Стадии рака кишечника и их лечение
- На стадии 0 распространение рака ограничивается самым внутренним слоем стенки кишечника, слизистой оболочкой. Опухоль удаляется хирургическим путем.
- На стадии I опухоль захватывает еще один слой, расположенный глубже, подслизистую оболочку и даже достигает мышечной ткани толстой или прямой кишки. Опухоль должна быть удалена хирургическим путем вместе с локальными лимфатическими узлами.
- На стадии II опухоль затрагивает мышечную ткань кишечника и окружающие органы. Лечение состоит в хирургическом удалении всех поврежденных тканей, а для некоторых пациентов — в дополнительном назначении химиотерапии, если речь идет о раке толстой кишки, и радиотерапии или радиотерапии и химиотерапии в случае рака прямой кишки, если это необходимо.
- На стадии III рак распространяется на структуры, находящиеся рядом с толстой кишкой, а также локальные лимфатические узлы. Лечение состоит в хирургическом удалении опухолей и других повре- жденных тканей и назначении адъювантной терапии, т.е. химиотерапии в случае рака толстой кишки и радиотерапии или химиотерапии в сочетании с радиотерапией в случае рака прямой кишки.
- На стадии IV рак распространяется на более удаленные органы, такие как печень и легкие. В качестве лечения применяется химиотерапия или биологическая (таргетная) терапия. Химиотерапия помогает уменьшить размер метастатических опухолей и сделать их по возможности операбельными.
Хирургическое лечение
Объем хирургического вмешательства по поводу первичной опухоли зависит от локального распространения опухоли. При простом иссечении опухоль удаляется локально из внутреннего поверхностного слоя стенки кишечника. Если рак развивается в полипе, удаляется весь полип; эта процедура называется полипэктомия. При сегментарной резекции происходит хирургическое удаление части кишечника, в котором находится опухоль, и концы кишечника соединяются.
На данный момент считается, что стандартная резекция лучше подходит для лечения рака толстой кишки, чем сегментарная резекция. В зависимости от местонахождения опухоли, стандартная резекция заключается либо в удалении:
- восходящей ободочной кишки (правосторонняя гемиколэктомия),
- либо нисходящей ободочной кишки (левосторонняя гемиколэктомия ),
- либо сигмовидной кишки (сигмоидэктомия).
Правосторонняя и левосторонняя гемиколэктомия иногда захватывает поперечную ободочную кишку; в таком случае она называется расширенной (правосторонней или левосторонней) гемиколэктомией. Удаляется соответствующий отдел кишечника, а также лимфатические узлы и любая часть прилегающих органов, которая поражена опухолью.
Для точного стадирования необходимо удалить не менее 12 локальных лимфатических узлов . Хирург также должен учитывать структуру кровоснабжения, поэтому границы операции могут быть шире. Если в случае рака прямой кишки удаляется вся прямая кишка вместе с брыжейкой и локальным лимфатическим узлом , то данная процедура называется тотальным мезоректальным иссечением (ТМИ).
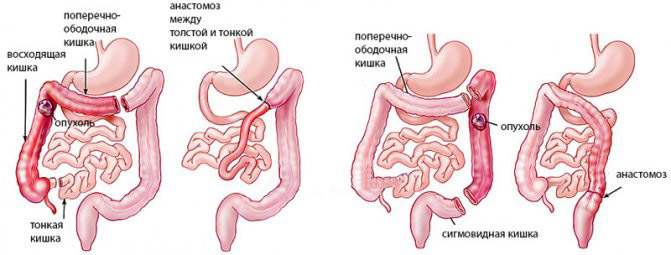
Правосторонняя и левосторонняя гемиколэктомия
Обычно здоровые концы кишечника вновь соединяются во время той же операции (анастомоз). При тотальном мезоректальном иссечении выполняется колоанальный анастомоз. Однако в случае отдельных пациентов хирургу необходимо создать временное соединение между тонким или толстым кишечником и стенкой брюшной полости, которое соответственно называется илеостомой или колостомой (процедура соответственно называется илеостомией или колостомией). Стома обычно временная, но в случае отдельных пациентов, особенно пациентов, прооперированных по поводу рака нижней части прямой кишки, может быть постоянной.
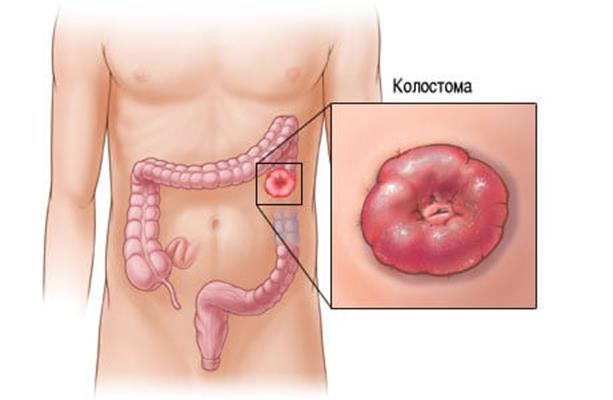
Формирование колостомы
При раке прямой кишки локальное иссечение может быть выполнено при помощи оптического увеличительного прибора, который вставляется в прямую кишку через задний проход. Эта процедура называется трансанальной эндоскопической микрохирургией и требует особых навыков. При опухолях толстой кишки простое иссечение и полипэктомия могут быть выполнены с помощью колоноскопа.

Эндоскопическая полипэктомия из толстой кишки
Хирургическое иссечение может быть выполнено методом лапаротомии, а также методом лапароскопии. Термин «лапаротомия» относится к открытой операции, т.е. хирург делает большой разрез брюшной полости для выполнения операции. Во время лапароскопии в брюшную полость через 3–5 небольших разреза вводятся тонкие трубки с источником света и другие инструменты. После лапароскопии пациенты выздоравливают быстрее и легче, чем после лапаротомии.
Если рак приводит к непроходимости кишечника, хирург может быть вынужден вставить стент или выполнить колостомию, чтобы устранить непроходимость кишечника и дать ему возможность зажить.
Стент – трубка, которая помещается в кишечник на уровне опухоли и обеспечивает естественное выведение продуктов жизнедеятельности. При колостомии здоровый кишечник выше уровня опухоли присоединяется непосредственно к коже брюшной полости, а нижняя часть кишечника остается закрытой; теперь стул может выходить из тела этим новым путем, и он собирается в пластиковый пакет, прикрепленный к коже. Это новое отверстие называется стомой. Обычно стома временная, т.е. после того, как опухоль была удалена и кишечник зажил, выполняется вторая операция, чтобы соединить концы кишечника (анастомоз) и закрыть стому. В случае отдельных пациентов стома остается постоянной (например, в случае пациентов, у которых опухоль находится очень низко в прямой кишке).
Лечение рака кишечника в отделении торакоабдоминальной хирургии и онкологии
Лечение в отделении проводится по программам ОМС, ДМС, ВМП, а также на платной основе. Наше отделение — это высококвалифицированные хирурги, современное оборудование, комфортные условия стационара и внимательный персонал.
Читайте, как попасть на лечение в отделение торакоабдоминальной хирургии и онкологии РНЦХ.
Для записи на консультацию позвоните по телефонам:
+7 (903) 728 24 52
+7 (499) 248 15 55
Отправьте заявку на консультацию, заполнив форму на нашем сайте и прикрепив необходимые документы.
